التهاب الأوتار في الكتف
فائدة هذا الجزء من الجسد ؟
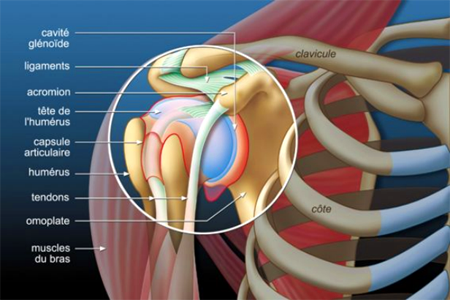
 ان المفصل هو جزء من اجزاء الجسد حیث تكون العدید من العظام مرتبطة مع بعضها البعض مع القدرة على التحرك فیما یتعلق ببعضها البعض في عدة اتجاهات.
ان المفصل هو جزء من اجزاء الجسد حیث تكون العدید من العظام مرتبطة مع بعضها البعض مع القدرة على التحرك فیما یتعلق ببعضها البعض في عدة اتجاهات.
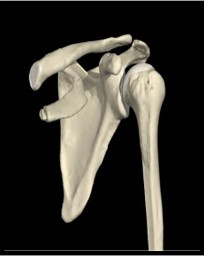
الكتف هو المفصل الذي الذي یربط الذراع ببقیة الجسد، و هي تمكن الذراع و الید .من التحرك في جمیع الاتجاهات.
مما تتكون الكتف ؟
الكتف هي الجزء الأعلى من عظم الذراع المسمى بعظم العضد و الذي یستقر داخل تجویف موجود في عظم اخر(عظم
الكتف). و هذا التجویف یسمى “الجوف الحُقَّاني” . جزء اخر من عظم الكتف “الأخرم” تشكل قبو عظمي فوق المفصل.
یمكننا یمكننا أن نتحسس هذا القبو عندما نمرر یدنا فوق الكتف : مما یصنع نتوء صغیر.
POURQUOI IL FAUT TRAITER ?
Votre praticien vous propose de faire des radiographies de votre épaule, à intervalles réguliers. Cette technique utilise des rayons (les rayons X) pour visualiser l’intérieur du corps. Elle permet de voir les calcifications. Leur taille et leur aspect sont très variables. C’est en observant leur apparence et leur évolution dans le temps que le médecin obtient des informations sur le stade de digestion des calcifications, sa rapidité, et leur éventuelle disparition.
Une échographie de l’épaule peut être également demandée afin de mieux visualiser le siège des calcifications ainsi que l’état de la coiffe des rotateurs qui peut être rompue.
Médicaments :
Certains médicaments luttent contre la douleur et l’irritation (inflammation). Pendant les périodes où l’épaule fait mal, ils permettent de continuer à l’utiliser.
Petits gestes :
La réalisation d’une infiltration dans l’épaule est parfois utile. Il s’agit de faire passer, grâce à une seringue, un produit pour supprimer l’inflammation et la douleur directement dans l’articulation.
Rééducation :
La rééducation est souvent importante pour que vous ayez moins mal. Un spécialiste (kinésithérapeute) vous apprend à faire certains mouvements et exercices avec votre épaule. Cela évite que l’articulation devienne raide pendant les phases où elle n’arrive pas à fonctionner correctement.
Le traitement médical est là pour vous aider jusqu’à la disparition des calcifications, mais ce n’est pas lui qui les élimine. Il limite simplement la douleur et les difficultés pour bouger l’épaule en attendant que le problème soit résolu. Il se peut que vous continuiez à avoir mal malgré tout. Il est alors parfois souhaitable d’envisager un geste, chirurgical ou non (cf. ci-dessous).
Souvent le tendon arrive à faire disparaître la calcification, même si cela se produit sur une durée très longue (parfois plusieurs années). Il n’est alors pas nécessaire d’opérer. Mais lorsque le tendon n’arrive pas à faire disparaître la calcification, ou lorsque de nouvelles calcifications apparaissent, la douleur et les problèmes pour bouger l’épaule (handicap) continuent et deviennent difficiles à supporter.
Il arrive aussi que la calcification soit éliminée sans que le mauvais fonctionnement de l’épaule et la douleur disparaissent pour autant. Dans tous ces cas, votre praticien peut estimer utile de vous proposer un geste. Il en existe de nombreux (évacuation du calcium sous contrôle radiologique, désintégration par appareil externe, etc.). Ils ont tous des avantages et des inconvénients que votre médecin est en mesure de vous expliquer.
Il est important de préciser que seul le chirurgien est en mesure de décider de la nécessité d’une intervention. Certains patients pensent avoir absolument besoin d’être opérés car ils ont très mal et de grosses difficultés pour bouger l’épaule. Or,si la calcification est en train de disparaître, ce n’est pas forcément le moment.
Le but du traitement chirurgical est d’enlever le plus possible de la calcification. Il existe de très nombreuses méthodes. Toutes ont leurs avantages et leurs inconvénients. Votre praticien vous propose celle qu’il estime la mieux adaptée à votre cas. Cette fiche présente le traitement des calcifications de l’épaule par arthroscopie (ou endoscopie). Il s’agit de faire de petites ouvertures dans votre épaule et d’y introduire un dispositif pour regarder à l’intérieur puis des instruments chirurgicaux.
Un autre geste appelé acromioplastie peut être réalisé ensuite si le chirurgien le juge utile. Il s’agit d’enlever quelques millimètres d’os à la partie inférieure de l’acromion pour diminuer les risques de frottement avec les tendons de la coiffe des rotateurs.
Les limites des traitements chirurgicaux
L’opération ne permet pas toujours d’enlever toutes les calcifications : certaines sont inaccessibles et d’autres ne peuvent pas être complètement retirées. De manière exceptionnelle de nouvelles calcifications peuvent apparaître. La chirurgie aide le tendon à se débarrasser de la calcification, mais elle n’élimine pas la cause de son apparition. Un organe malade traité au mieux est rarement meilleur qu’un organe en bonne santé !
Une grande partie de la réussite de l’intervention dépend de la manière dont vous bougez votre épaule après l’opération. Il ne faut pas qu’elle devienne raide.
LES RISQUES SI ON NE TRAITE PAS ?
Seul votre praticien peut évaluer ce que vous risquez si on ne vous opère pas. Sans traitement, vous continuez à avoir mal et des problèmes pour bouger votre épaule. Ces difficultés peuvent entraîner des raideurs qui aggravent la situation.
Votre opération
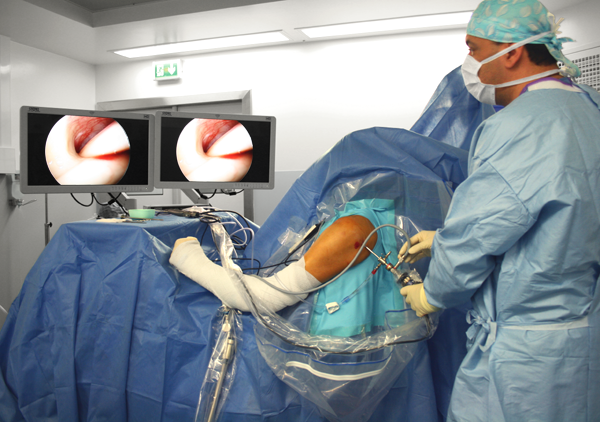
Le principe de l’intervention qui vous est proposée est d’enlever les calcifications sur les tendons de l’épaule. On appelle cette intervention une arthroscopie pour évacuation des calcifications de l’épaule.
Il existe de nombreuses méthodes pour enlever les calcifications des tendons de la coiffe des rotateurs. La technique présentée ici (technique endoscopique ou arthroscopie) est actuellement considérée comme un bon compromis car elle est efficace et peu agressive pour le patient.
Elle a un autre atout : comme le chirurgien voit à l’intérieur de l’épaule, il peut faire un bilan de l’état de l’articulation. Si nécessaire, il peut pratiquer d’autres gestes sans que cela alourdisse vraiment l’intervention.
Justification du traitement proposé
Vous avez mal et des difficultés pour bouger votre épaule depuis un certain temps. Votre praticien, après vous avoir examiné et avoir étudié vos radiographies estime que la disparition de la calcification risque d’être longue ou difficile. Il vous propose alors une intervention chirurgicale pour résoudre le problème.
Quel est le principe technique de l’opération qui vous est proposée ?
Votre chirurgien examine l’intérieur de votre épaule à l’aide d’une sorte de caméra miniature. Il vérifie ainsi l’état de l’ensemble de l’articulation, et localise la ou les calcifications. Il en enlève le maximum. Si il le juge utile, il peut en profiter pour réaliser d’autres gestes.
Comment vous endort-on ? (Les différents types d’anesthésie)
Avant l’opération, vous prenez rendez-vous avec le médecin anesthésiste qui vous examine, propose une méthode d’anesthésie adaptée et vous donne des consignes à respecter. Au cours de l’intervention, soit vous dormez complètement (anesthésie générale), soit seule votre épaule est insensibilisée (anesthésie loco-régionale).
Les deux anesthésies peuvent aussi être réalisées ensemble. Chaque technique a ses avantages et ses inconvénients qui peuvent vous être expliqués par votre médecin anesthésiste.
Est-il nécessaire de vous donner du sang ? (Faut-il une transfusion ?)
Non, c’est une intervention pendant laquelle le patient saigne très peu. Aucune transfusion n’est habituellement nécessaire, sauf en cas d’accident.
Qui s’occupe de vous ? (L’encadrement médical et anesthésiologique)
L’intervention ne peut être réalisée que par des médecins autorisés. Vous êtes entouré par une équipe médicale composée selon des textes de loi précis. Pendant toute l’opération vous êtes étroitement surveillé.
Le chirurgien qui vous propose ce geste a bénéficié d’une formation adaptée à sa réalisation. Il est assisté par des infirmières instrumentistes diplômées d’état (I.B.O.D.) formées pour ce type de chirurgie. L’anesthésiste vous surveille en permanence avant, pendant et après l’opération. Avec ses aides, il contrôle le pouls, la tension, le rythme du cœur, la respiration et tous les éléments utiles au bon déroulement de l’opération. Ceci permet de limiter au maximum les risques d’incident. Le plus souvent, on place dans une de vos veines une petite aiguille de manière à ce qu’on puisse rapidement faire passer dans le sang des produits adaptés en cas de problème.
Pendant toute la durée de l’intervention, le chirurgien et l’anesthésiste échangent toutes les informations nécessaires pour préserver la marge de sécurité habituelle pour ce type d’opération. L’anesthésiste est secondé par des infirmières anesthésistes diplômées d’état (I.A.D.E.). Leur rôle est de surveiller les paramètres ci-dessus (rythme du cœur…) et de pratiquer certains gestes bien définis.
Où se passe l’intervention ?
Le plus souvent, on place les patients avant et après l’opération dans la salle de réveil. Cette salle permet à l’anesthésiste de vous préparer avant et de vous surveiller après. Le déroulement de cette opération peut varier selon les locaux, le personnel, et la manière dont l’établissement de soins est organisé.
L’intervention se pratique dans un bloc chirurgical correspondant à des normes d’hygiène et de sécurité réglementées par des textes de lois précis.
Comment se passe l’intervention ?
Il existe de nombreuses variantes possibles pour chaque phase de l’opération. Chacune a fait la démonstration de ses avantages et de ses inconvénients respectifs. Lors de la préparation de l’intervention et pendant son déroulement, seul votre praticien peut effectuer les choix qu’il estime les mieux adaptés à votre cas.
L’installation au bloc opératoire
Vous êtes accueilli dans une première pièce : la salle d’accueil, où une infirmière vérifie que toutes les conditions sont réunies pour le bon déroulement de l’opération (examen du dossier, confirmation que vous êtes à jeun, que vous n’avez pas fumé de cigarette…).
Vous êtes ensuite transféré en salle l’opération. Vous êtes installé soit allongé sur le côté, soit assis, sur la table d’opération. Des protections sont placées sous les différentes zones du corps en appui sur la table afin d’éviter que la peau ne s’abîme aux endroits où elle est comprimée. On place une petite aiguille reliée à un tuyau dans une de vos veines (perfusion) pour diffuser dans l’organisme des produits pour vous endormir et d’autres pour combler vos besoins en eau. Cette perfusion permet aussi de faire passer rapidement dans le sang des médicaments adaptés en cas de problème. Si on vous endort complètement, on fait ensuite passer un petit tuyau dans votre gorge pour vous aider à respirer (intubation).
Quand le médecin anesthésiste a fini son travail, on badigeonne la zone à opérer avec un produit pour tuer les microbes (antiseptique) et on place autour des draps stériles permettant de travailler de manière parfaitement propre.
Comment accéder à la zone à opérer ? (La voie d’abord)
Pendant l’opération, votre chirurgien utilise un dispositif (fibre optique reliée à une caméra vidéo) qui lui permet de regarder à l’intérieur de votre épaule. Pour la faire passer, ainsi que ses instruments, il doit faire deux à quatre ouvertures. Les cicatrices après l’opération sont toutes petites.
Le geste principal
Dans chaque opération, il y a un geste principal qui correspond à son but. Mais le chirurgien doit en permanence s’adapter et réaliser d’autres gestes (les gestes associés). Souvent, une intervention longue est due à une quantité importante de gestes associés sans que cela signifie que l’opération est plus difficile ou plus risquée.
Votre praticien cherche l’endroit où se trouve la calcification. Elle est enveloppée dans une sorte de poche qu’il ouvre et vide au maximum. La consistance de la calcification est très variable : elle peut être pâteuse, former de petits cristaux, ou les deux à la fois. Pendant l’opération, on fait passer dans l’articulation un liquide de lavage qui permet de nettoyer la zone opérée et d’évacuer la plupart des petits fragments de calcium.
Les gestes associés
Parmi les nombreux gestes que votre praticien peut être amené à associer au geste principal, on peut citer :
- La fermeture de la poche vidée. Ce n’est pas systématique mais c’est parfois utile.
- Si il le juge nécessaire, votre praticien peut réaliser une acromioplastie. Il s’agit d’enlever quelques millimètres au rebord inférieur de l’acromion (cf. paragraphe « quelle partie du corps ? ») pour diminuer les risques de frottement entre l’os et les tendons atteints par la calcification.
- Il peut aussi réparer les tendons de la coiffe des rotateurs si ceux-ci sont abîmés.
La fermeture
La fermeture peut se faire par un pansement simple, des petites bandes collantes ou des fils. Un tuyau d’aspiration est parfois mis en place les premières heures pour évacuer les liquides (du sang par exemple) hors de la zone opérée.
Combien de temps dure l’intervention ?
Tout dépend du type de geste principal (et notamment de la difficulté à trouver la calcification), mais aussi du nombre de gestes associés que votre praticien juge utile de réaliser. La durée de l’opération peut varier beaucoup sans que son déroulement ait posé un problème particulier. Habituellement, elle dure entre 20 minutes et 1 heure. Il faut compter en plus le temps de la préparation, de l’anesthésie, du réveil…
On vous transporte dans une autre salle, appelée salle de réveil. Des appareils qui contrôlent certains paramètres comme le rythme des battements du cœur permettent au personnel médical de vous surveiller. Si on vous a endormi complètement, à votre réveil, on enlève le tube placé dans votre gorge pendant l’intervention pour vous permettre de respirer. Une fois que vous êtes parfaitement réveillé, on vous transporte dans votre chambre où on continue à veiller sur votre état de santé.
Comment se passent les premiers jours ?
Douleur : Habituellement, la douleur est peu importante et elle peut être contrôlée par des médicaments et des techniques de rééducation adaptés. Votre praticien a l’habitude de votre intervention et sait adapter ses méthodes à votre cas précis. N’hésitez pas à lui faire part de l’intensité de votre douleur si elle vous semble importante ou si vous la jugez anormale, il existe toujours une solution. Si vous recommencez à bouger rapidement votre épaule, cela peut faire mal. Mais c’est aussi ce qui diminue le risque que l’articulation devienne raide.
Fonction : Le délai avant de pouvoir utiliser à nouveau votre épaule dépend de son état, des gestes réalisés pendant l’opération et du type de rééducation choisie par votre médecin avec votre accord. Vous pouvez ainsi être immobilisé quelque temps dans une écharpe, ou être immédiatement autorisé à bouger l’épaule. Il n’y a aucune règle en ce qui concerne la rapidité et la qualité de la récupération. Certains patients peuvent lever le bras dans les jours qui suivent l’opération, tandis que d’autres mettent plusieurs semaines sans que cela remette en cause la qualité du résultat final.
Principaux soins : Habituellement, les fils ou petites bandes collantes utilisés pour refermer la zone opérée sont enlevés au bout d’une dizaine de jours. Votre praticien, ou un spécialiste du mouvement (kinésithérapeute) vous apprend des mouvements à faire avec votre épaule (rééducation). Il est important de suivre leurs recommandations et de faire vos exercices pour améliorer la récupération.
Quand puis-je rentrer chez moi ?
Le retour chez vous dépend de l’opération mais aussi de l’organisation de l’établissement de soins. En général vous êtes hospitalisé 1 à 2 jours.
Comment se passe le suivi après l’intervention ?
Il faut suivre rigoureusement les recommandations de votre médecin, en particulier les consignes de prudence, de rééducation et de soins. Votre praticien vous indique la manière dont s’organise le suivi après l’opération (délais de rendez-vous, examens complémentaires éventuels…).
Il est impératif de vous présenter aux visites de contrôle qu’il vous programme. Chaque praticien a ses habitudes et sait les adapter à votre cas. Habituellement les patients sont revus par le médecin jusqu’à ce que le résultat de l’opération soit acquis.
Souvent, on fait une autre radiographie (cf. paragraphe « quels examens permettent d’identifier le problème ? ») pour contrôler le résultat de l’opération. Il se peut qu’il reste une image de calcification. Ne vous inquiétez pas, c’est parce que la poche dans laquelle se trouve la calcification n’est pas lisse et souvent il reste de petits morceaux de calcification dans les creux du tendon. Cela ne veut pas dire que l’opération n’est pas réussie ! Par la suite, le tendon finit le nettoyage tout seul.
Le but théorique et idéal de cette intervention est la disparition de la douleur de jour comme de nuit et la récupération complète des mouvements de l’épaule. Néanmoins cela n’est pas toujours possible. Les bénéfices de l’opération peuvent être limités par l’état de votre articulation et de vos tendons. (Ils vieillissent, comme tout le reste ! Ils peuvent aussi avoir été abîmés au cours d’une chute ou d’un accident…)
Douleur
Pour une même opération, la diminution puis la disparition de la douleur après l’opération sont très variables. Certains patients se disent soulagés après quelques jours. D’autres mettent plusieurs mois pour être pleinement satisfaits sans que cela signifie que l’intervention n’a pas marché. En moyenne, les douleurs commencent à diminuer de quelques jours à quelques semaines après l’opération.
Fonction
La récupération des mouvements dépend de l’état de vos muscles et du travail de rééducation que vous effectuez vous-même ou avec l’encadrement recommandé par votre praticien (masseur-kinésithérapeute, rééducateur…).
On considère dans les maladies de l’épaule que bien faire bouger l’articulation est essentiel pour un bon résultat. Cela nécessite une coopération totale de votre part. Sinon, la douleur ne disparaît pas aussi rapidement et l’épaule risque de devenir raide. En général vous récupérez tous les mouvements de l’épaule 1 à 3 mois après l’intervention si son état le permet. Seul votre praticien peut apprécier et juger correctement l’évolution de votre épaule après l’opération.
Autonomie
Elle dépend de votre âge et de la rapidité de récupération de votre épaule. Si vous avez un doute sur les risques liés à l’une ou l’autre de vos activités, n’hésitez pas à demander conseil à votre praticien.
Principaux soins
Il est important de bien faire vos exercices de rééducation.
Il est possible que la zone qui a été opérée saigne et qu’il se forme une poche de sang (un hématome) qui nécessite un traitement complémentaire. Il est rare que la zone opérée soit envahie par les microbes (infection). Si cela arrive, on s’en rend compte dans les jours ou les semaines qui suivent l’intervention. Son traitement médical peut être très long et parfois un nouveau geste chirurgical est nécessaire. On donne alors un traitement pour tuer les microbes (traitement antibiotique) et en même temps on fait des analyses pour voir de quel microbe il s’agit. Quand on a le résultat des analyses, on adapte le traitement pour qu’il soit encore plus efficace.
La peau peut mal se refermer au niveau de la zone opérée (mauvaise cicatrisation), par exemple prendre un aspect épais, ou se recoller au mauvais endroit (adhérences). Chaque patient a une peau qui réagit différemment. Si il y a une infection après l’opération, la cicatrisation est de moins bonne qualité.
Les risques principaux plus particulièrement liés à cette intervention
Tous les risques ci-dessous peuvent nécessiter des gestes chirurgicaux complémentaires voire une nouvelle opération. Rassurez-vous, votre praticien connaît bien ces risques et met tout en œuvre pour les éviter.
Pendant l’intervention
Si les problèmes ci-dessus sont toujours possibles, il faut savoir que votre opération (le traitement des calcifications de l’épaule par arthroscopie) présente vraiment très peu de risques.
Après l’intervention
Si votre épaule est immobilisée après l’opération par un bandage ou par un plâtre, elle peut rester un peu raide quelques temps. Le risque que l’épaule devienne raide est présent pour toutes les opérations de cette partie du corps. Les mouvements sont alors limités et manquent de force. Dans le pire des cas, la raideur entraîne des réactions de l’os et de l’ensemble des tissus du bras (algodystrophie). Rassurez-vous, ce genre de problème, parfois très long à guérir, est exceptionnel.
De nouvelles calcifications peuvent apparaître après l’opération. Si votre praticien a également réparé les tendons de la coiffe des rotateurs, les points de fixation (sutures) des tendons, des muscles, de la peau ou de tout autre élément sur lequel le chirurgien a travaillé, peuvent lâcher. C’est pourquoi il est important de suivre ses recommandations concernant les mouvements que vous pouvez réaliser avec votre épaule après l’opération. Ils doivent être adaptés à la solidité des éventuelles sutures.
Que faire en cas de problème ?
Si vous constatez la moindre anomalie, n’hésitez pas à en parler à votre chirurgien. Il est le seul à connaître exactement le geste qu’il a réalisé chez vous et est donc en mesure de vous aider au mieux.
Il est indispensable de prévenir rapidement votre praticien si vous avez mal, des sensations anormales ou si votre peau se décolore, même si cela vous semble peu important. Il peut s’agir de problèmes de vaisseaux sanguins ou de nerfs que lui seul peut évaluer correctement.
L’arthroscopie de l’épaule est considérée comme une opération présentant peu de danger. Cependant toute atteinte du cœur, des poumons, de la circulation du sang ou du système nerveux peut augmenter les risques liés à une intervention chirurgicale. Le bilan systématique par l’anesthésiste avant l’opération permet de faire une évaluation précise des risques.
Les troubles de la fluidité du sang (coagulation) peuvent poser des problèmes pour toute intervention chirurgicale. Quand le sang ne coagule pas, il ne forme pas de croûte et le saignement de s’arrête pas.
Il ne faut pas être malade (porteur de microbes) avant, pendant et après l’opération sans quoi ces microbes risqueraient d’envahir la zone opérée, provoquant une infection.
Certaines maladies rendent les patients plus sensibles aux infections. C’est le cas du diabète par exemple, qui est un problème d’équilibrage de la quantité de sucre dans le sang.
L’opération est plus délicate chez les personnes trop grosses car il est plus difficile d’accéder à leurs articulations.
Il est important de comprendre que la qualité du résultat est toujours liée à la santé générale du patient. L’état de vos muscles et votre capacité à bien participer à la remise en mouvement de votre articulation (rééducation) sont essentiels pour faciliter la récupération.
مرافق الرعاية

الدكتور مراد قصاب يمارس في تونس.
شكرا لك على الاتصال بنا لطلب المعلومات أو موعد.
الهاتف : 11 13 09 08 6 33 +
 (WhatsApp ممكن)
(WhatsApp ممكن)
البريد الإلكتروني : mourad.kassab@yahoo.fr
جراحة العظام ، الكسور، الإصابات الرياضية، الكتف و أوتار الكتف بالمنظار باريس – فرنسا – تونس | جميع الحقوق محفوظة © 2017



